Por que é tão importante amamentar?
· O leite materno protege contra infecções, como diarreia, pneumonia e otite. Caso a criança adoeça, a gravidade da doença tende a ser menor;
Existem diferentes tipos de aleitamento materno, classificados de acordo com a fonte de nutrição do bebê:
· Aleitamento Materno Exclusivo: O bebê recebe apenas o leite materno, de forma exclusiva, seja diretamente da mama ou ordenhado, sem qualquer outro líquido ou sólido, com exceção de vitaminas, sais de reidratação oral ou suplementos minerais além medicamentos.
· Aleitamento Materno Predominante: O leite materno é a fonte principal de nutrição e alimento para o bebê, mas ele também recebe outros líquidos como água, chás ou sucos de frutas.
· Aleitamento Materno Complementado: O bebê recebe leite materno juntamente com outros alimentos sólidos ou semissólidos, que complementam a amamentação, mas não a substituem. Nessa categoria a criança pode receber, além do leite materno, outro tipo de leite, mas este não é considerado alimento complementar.
É importante ressaltar que o Aleitamento Materno Exclusivo até os seis meses de vida é a forma mais recomendada de alimentar o bebê, devido aos inúmeros benefícios mencionados acima. Após essa idade, a amamentação deve ser complementada com a introdução de alimentos saudáveis e adequados para a idade, mantendo-se o aleitamento materno até os dois anos ou mais, conforme a recomendação da OMS e do Ministério da Saúde.
A fisiologia da lactação é um processo complexo e fascinante, resultante de diversas interações hormonais e reflexos neurais. A preparação para a lactação começa ainda na gestação, com o aumento dos níveis de progesterona, estrogênio, prolactina e lactogênio placentário. Esses hormônios estimulam o crescimento e a diferenciação fisiológica do sistema loboalveolar.
Até o parto o fator de inibição da prolactina (PIF) não permite que ocorra secreção láctea, contudo, uma pequena quantidade de colostro pode ser secretada nos últimos meses de gestação.
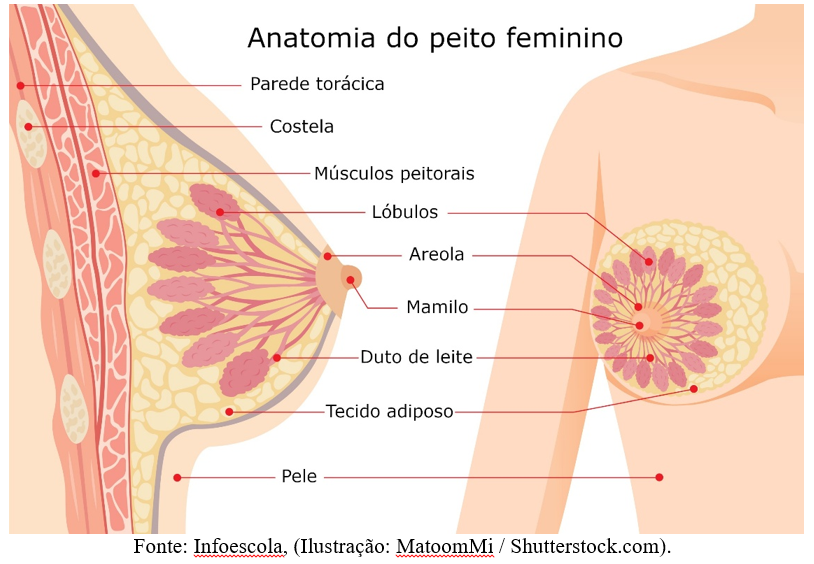
A lactação é controlada pelo sistema Neuroendócrino, envolvendo a inervação do mamilo, tecidos adjacentes, medula espinhal, hipotálamo e hipófise (imagem acima). O processo de produção do leite ocorre em duas etapas: Sendo a primeira a produção e secreção dos lóbulos alveolares; após ocorre a descida do leite pelos dutos até ser ejetado acontecendo de forma simultânea.
Ocorre o estímulo (sucção do bebê) à O estímulo é encaminhado aos neurônios do hipotálamo à Estes inibem a secreção da PIF àA prolactina estimula a secreção láctea.
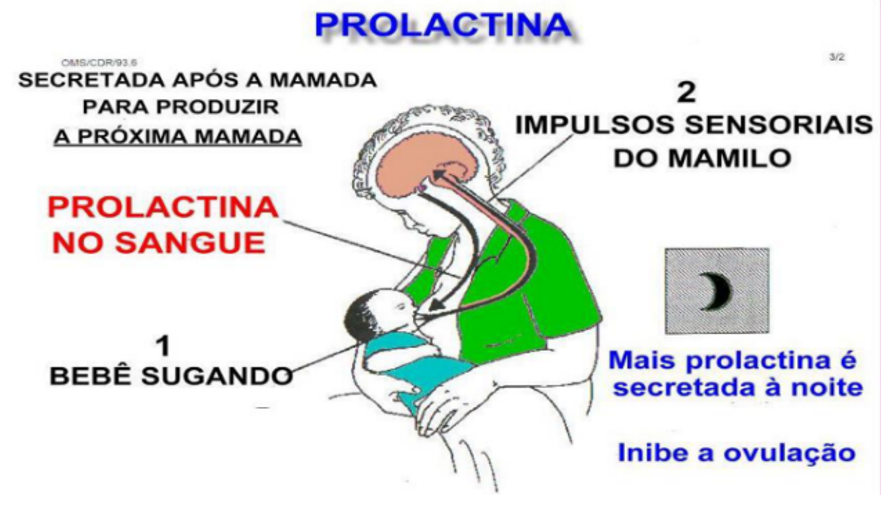
A liberação do leite dos alvéolos para os ductos e, finalmente, para fora do mamilo, é mediada pela ocitocina, um hormônio liberado pela glândula pituitária posterior. A sucção do bebê também estimula sua liberação. Os impulsos nervosos do mamilo viajam até o hipotálamo, que então sinaliza a liberação da ocitocina na corrente sanguínea. Esse hormônio atua nas células mioepiteliais que circundam os alvéolos mamários, causando sua contração. Essa contração impulsiona o leite para os ductos até os seios lactíferos, localizados sob a aréola, tornando-o disponível para o bebê. Esse processo é conhecido como reflexo de ejeção do leite ou reflexo da ocitocina.
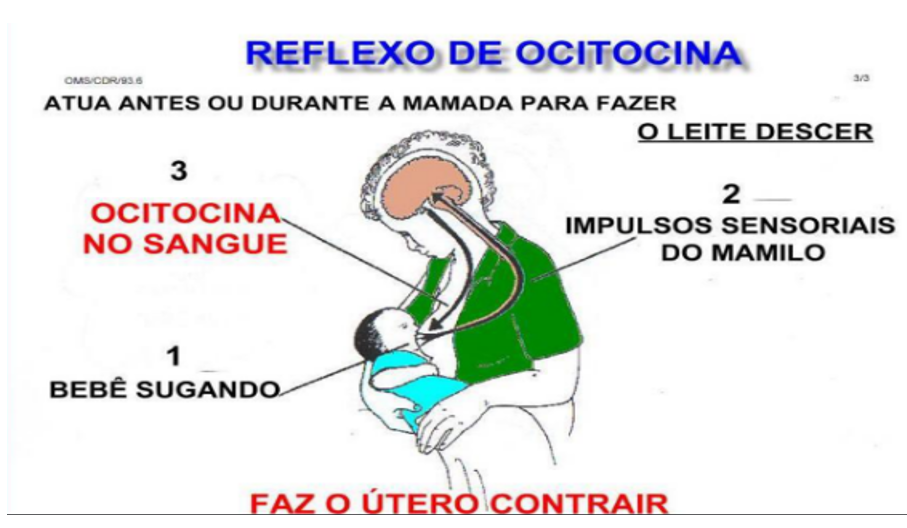
O reflexo de ocitocina pode ser condicionado, sendo desencadeado não apenas pela sucção, mas também pela visão, cheiro ou choro do bebê, ou até mesmo pelo pensamento na amamentação. O estresse e a ansiedade podem inibir a liberação de ocitocina, dificultando a ejeção do leite.
O estado nutricional da nutriz é realizado por dados antropométricos, dietéticos, bioquímicos e clínicos. É comum que a nutriz que amamenta exclusivamente tenha uma perda de peso nos três primeiros meses, sendo uma taxa média de 0,5 a 1,0 kg/mês. Quando realizado a avaliação antropométrica deve-se ser baseado no IMC pré-gestacional, caso a nutriz estivesse com IMC de obesidade (>=30) indica-se uma perde de 0,5 a 2kg/mês.
4.1 Cálculo Energético na Lactação
O cálculo energético deve ser calculado pensando na adequada produção de leite, sendo impactado pela duração e quantidade de lactação do bebê, e obviamente do estado nutricional que a nutriz se encontra. Durante a gestação ocorre acúmulo de reserva de gordura, para cobrir as necessidades durante os primeiros meses de lactação.
|
VET = GE (TMB + NF) + adicional energético para lactação – energia para perda de peso |
· 18 a 30 anos: TMB (kcal/dia) = 14,818x peso (kg) + 486,6
· 30 a 60 anos: TMB (kcal/dia) = 8,126x peso (kg) + 845,6
PESO = PESO ATUAL
O adicional energético para lactação é de:
-1º semestre: 675 kcal (para uma produção média de 807 mL/dia);
- 2º semestre: 550 kcal (para uma produção média de 550mL/dia);
E a redução energética para perda de peso é: -170 kcal.
4.2 Recomendações de macronutrientes, água, vitaminas
Os carboidratos devem seguir a recomendação de 55 a 75% do VET, sendo pelo menos 25 g/dia de fibras e no máximo 10% de açúcar adicionado; as proteínas possuem a recomendação de 1,1g/kg/dia, tendo um adicional proteico por semestre, sendo no 1º semestre 19 g/dia e o 2º semestre 12,5 g/dia, já os lipídeos a recomendação é de 15 a 30% do VET, sendo necessário evitar o consumo de gorduras saturadas, trans e o colesterol. O consumo de água deve ser no mínimo 3 litros/dia.
A Vitamina A possui um protocolo de administração em puérperas recomendado pelo Ministério da Saúde, sendo administrado no pós-parto imediato, antes da alta hospitalar uma dose de Vit. A de 200.000 UI por via oral em dose única.
Mitos e verdades na Lactação e Recomendações Especificas
Muitos mitos cercam a amamentação, sendo um dos principais a crença de que consumir determinados alimentos, como caldo de cana, suco de uva, rapadura e canjica, aumenta a produção de leite. Além disso, ingerir líquidos em excesso, além do recomendado, não influencia no volume de leite produzido.
As vitaminas desempenham um papel fundamental na dieta da mãe e, consequentemente, na composição do leite materno. Uma alimentação deficiente em B1, B2, B6, iodo e piridoxina podem reduzir a presença desses nutrientes no leite. Gestantes vegetarianas precisam de suplementação de vitamina B12.
Principais recomendações específicas:
O leite materno é um alimento de excelência, pois contém todos os nutrientes necessários para o bebê. Ele oferece inúmeros benefícios do ponto de vista nutricional, imunológico, psicológico e cognitivo, sendo uma intervenção eficaz na redução da morbidade e mortalidade infantil.
Durante cada sessão de amamentação, o leite humano inicialmente apresenta uma textura mais fluida, sendo chamado de leite anterior. Ele é rico em proteínas, vitaminas e minerais, contribuindo para a hidratação do bebê. Com o decorrer da amamentação, o leite se torna gradualmente mais espesso e é identificado como leite posterior, caracterizado por seu alto teor de gordura. Esse leite promove maior saciedade e um ganho de peso adequado para o bebê.
5.1 Fases do Leite Materno
O leite materno passa por três fases distintas, cada uma com uma composição específica para atender às necessidades do bebê em diferentes estágios de desenvolvimento:
1. Colostro:
É produzido nos primeiros dias após o parto, geralmente entre o 1º e o 5º dia. Trata-se de um líquido mais espesso e de coloração amarelada, gerado em pequena quantidade, ideal para o pequeno estômago do recém-nascido.
Sua composição é rica em proteínas, especialmente imunoglobulinas como a IgA, além de vitaminas lipossolúveis (A, E, K e betacarotenos), minerais e células de defesa, como leucócitos. Em comparação com o leite maduro, apresenta baixo teor de gordura e lactose.
2. Leite de Transição:
Durante o período de transição entre o colostro e o leite maduro, aproximadamente do 6º ao 15º dia após o parto, a produção de leite aumenta significativamente. Sua composição começa a mudar gradualmente, tornando-se mais cremoso e adquirindo uma coloração mais branca. Nesse estágio, os níveis de proteínas e imunoglobulinas diminuem, enquanto as concentrações de gordura, lactose e vitaminas hidrossolúveis aumentam, fornecendo mais energia para o crescimento rápido do bebê.
3. Leite Maduro:
Produzido a partir do 15º dia após o parto e permanece durante todo o período da lactação, torna-se um líquido branco-azulado, com uma composição mais estável. Contém a combinação ideal de carboidratos (principalmente a lactose), gorduras, proteínas (caseína e proteínas do soro, como alfa-lactalbumina e lactoferrina), vitaminas, minerais, enzimas e fatores de crescimento essenciais para o desenvolvimento físico e neurológico do bebê. Sendo cheio de anticorpos e células de defesa, embora em quantidade menor que o colostro.
OBS: O leite humano é considerado um dos principais barreira de ataque para o bebê, ele possui inúmeros fatores imunológicos que protegem a criança contra infecções. Como exemplo de anticorpos, temos as Imunoglobulinas A (IgA) que são no leite humano um reflexo dos antígenos entéricos da mãe, explicando, a mãe produz anticorpos contra agentes infecciosos com os quais a ela já teve contato, proporcionando assim proteção ao bebê contra os microrganismos prevalentes no meio em que a mãe vive.
OBS 2: Além do IgA, o leite materno contém outros fatores de proteção, tais como: IgM e IgG, macrófagos, neutrófilos, linfócitos B e T, lactoferrina, lisozima e fator bífido (este fator favorece o crescimento de Lactobacilus Bifidus, uma bactéria não patogênica que acidifica as fezes, dificultando a instalação de bactérias que causam diarreia, tais como Shigella, Salmonella e Escherichia coli.
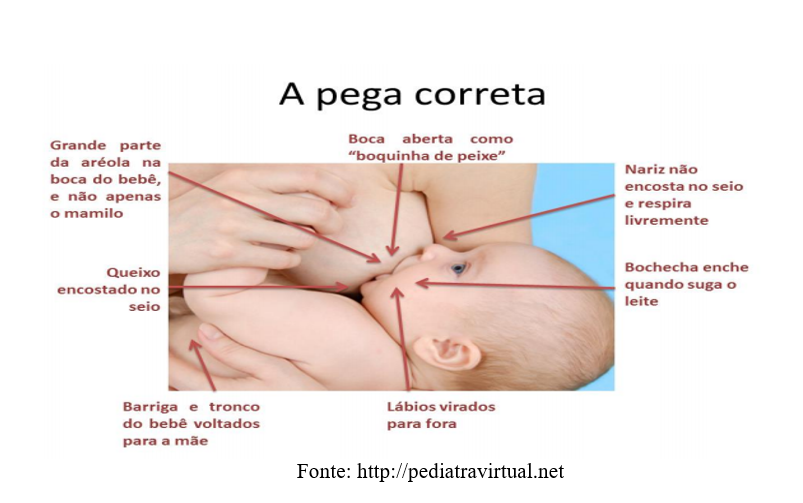
Algumas técnicas de amamentação devem ser consideradas para garantir o conforto da mãe e a pega correta do bebê, essencial para uma amamentação eficaz e sem dor.
Principais técnicas e dicas:
De acordo com a Agência Nacional de Vigilância Sanitária (ANVISA), as fórmulas infantis são "produtos, em forma líquida ou em pó, especialmente fabricados para satisfazer as necessidades nutricionais de públicos específicos".
Elas são projetadas para substituir parcial ou totalmente o leite materno, fornecendo os nutrientes essenciais para o crescimento e desenvolvimento saudável do bebê. Sua utilização é recomendada em casos de impossibilidade de amamentação por diversos motivos, sendo a escolha dependente da idade e de necessidades especiais.
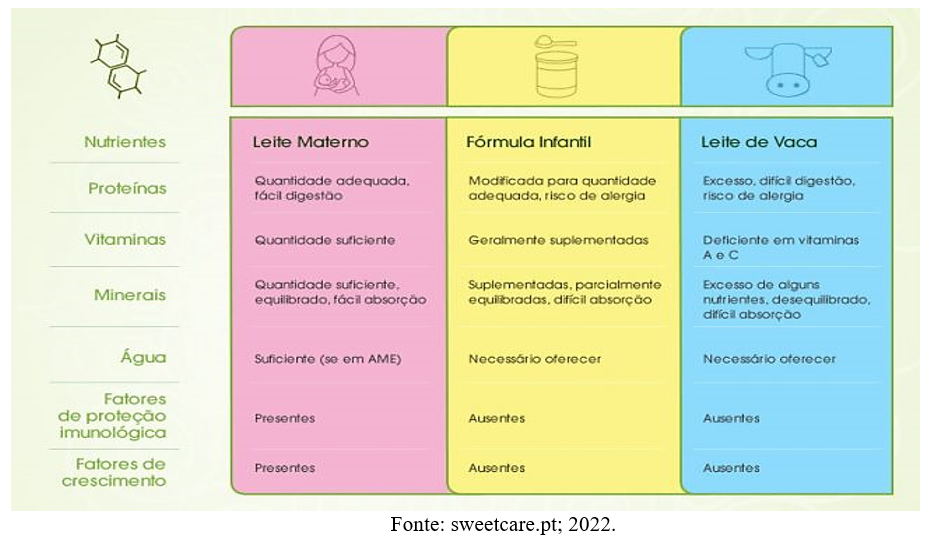
Quadro abaixo traz um comparativo entre o leite materno, fórmula infantil e o leite de vaca:
Os "primeiros 1000 dias" da vida de um bebê, que abrangem desde a concepção até aproximadamente seu segundo aniversário, representam uma janela de oportunidade crítica para moldar sua saúde, desenvolvimento e bem-estar ao longo da vida. Esse período é marcado por um crescimento acelerado e transformações profundas em todas as áreas do desenvolvimento, tornando as influências vivenciadas durante essa fase excepcionalmente impactantes.
Segue uma análise do porquê estes primeiros 1000 dias são tão importantes:
1. Desenvolvimento rápido do cérebro: O cérebro cresce a uma taxa surpreendente durante este período, formando mais de um milhão de novas conexões neurais a cada segundo. Esta fiação intrincada estabelece a base para habilidades cognitivas, aprendizagem, regulação emocional e comportamento ao longo da vida. Sendo a nutrição fundamental para o desenvolvimento do cérebro. A ingestão adequada de nutrientes essenciais como ácidos graxos ômega-3, ferro, zinco, colina, folato e outros apoiam diretamente a estrutura do cérebro, a função e o desenvolvimento de vias neurais. Deficiências podem levar a déficits cognitivos irreversíveis, impactando o aprendizado, a memória, a atenção e as habilidades de resolução de problemas.
2. Base para a saúde física: Os primeiros 1000 dias são um período de rápido crescimento e desenvolvimento físico. A nutrição adequada desde a gestação até os dois primeiros anos de vida é essencial para alcançar um crescimento saudável e construir um sistema imunológico forte reduzindo riscos de doenças crônicas futuras, como obesidade, diabetes e doenças cardíacas. Estabelecer hábitos alimentares saudáveis durante esse período possui efeitos duradouros nas preferências alimentares e na saúde geral.
3. Desenvolvimento emocional e social: Vínculos seguros são formados com a família e os cuidadores durante os primeiros 1000 dias. Sendo essenciais para o desenvolvimento social e emocional saudável. Esses relacionamentos ensinam aos bebês sobre confiança, segurança e como regular suas emoções. Crianças que tem cuidados positivos e responsivos são mais resilientes e possuem maior capacidade de formar relacionamentos saudáveis. Por outro lado, crianças com experiências negativas como negligência ou abuso possuem efeitos prejudiciais duradouros no seu bem-estar emocional e em suas habilidades sociais.
4. Impacto de longo prazo no aprendizado e comportamento: Crianças que recebem nutrição, cuidados e estimulação adequados durante os primeiros 1000 dias tendem a ter melhor desempenho acadêmico, têm menos problemas comportamentais e têm habilidades cognitivas aprimoradas.
Resumindo, os primeiros 1000 dias são um período crucial. O que acontece durante essa fase, seja relacionado à nutrição, ao ambiente ou às relações, tem um impacto profundo e muitas vezes irreversível na trajetória de uma criança. Isso influencia diretamente sua capacidade de aprendizagem e seu desenvolvimento socioemocional ao longo de toda a vida.
1. Descreva detalhadamente os mecanismos hormonais envolvidos na lactogênese, destacando os principais hormônios, seus locais de produção e seus efeitos nas glândulas mamárias.
2. Explique o reflexo de ejeção do leite (reflexo de ocitocina), detalhando os estímulos sensoriais que o desencadeiam, a via neural envolvida e o mecanismo fisiológico que resulta na liberação do leite dos alvéolos mamários. Qual a importância desse reflexo para o sucesso da amamentação?
Artigos para leitura:
· OS BENEFÍCIOS DA AMAMENTAÇÃO NA PREVENÇÃO DA OBESIDADE INFANTIL: https://periodicos.univag.com.br/index.php/picmed/article/view/2135/2312
Leia e assista os vídeos da UNICEF/ Brasil:
https://www.unicef.org/brazil/aleitamento-materno
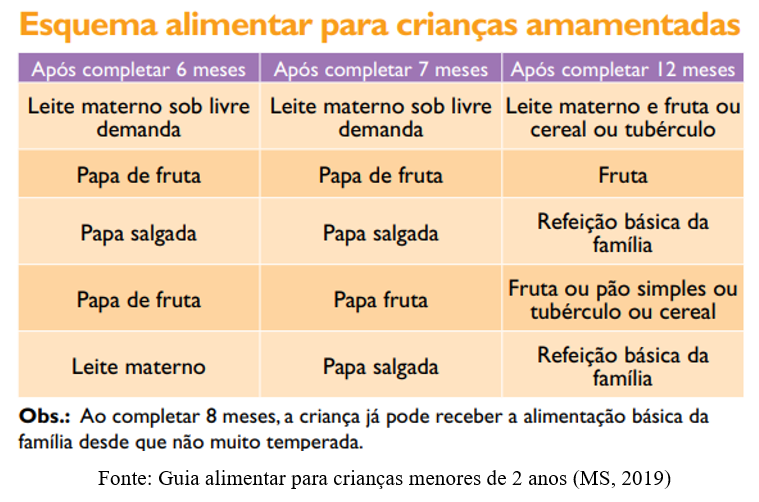
Embora diversas literaturas abordem a introdução alimentar com algumas variações na forma de listar os passos, iremos nos basear nos princípios fundamentais recomendados pelo Ministério da Saúde e pela Organização Mundial da Saúde (OMS) para a alimentação de crianças de até 2 anos. Esses princípios podem ser resumidos em doze passos essenciais, conforme apresentados no Guia Alimentar para Crianças Brasileiras Menores de 2 Anos (BVSMS, 2019).
1. Amamentar até 2 anos ou mais, oferecendo somente o leite materno até os 6 meses:
A recomendação é que o leite materno seja ofertado para a criança até os 2 anos, sendo de forma exclusiva até os 6 meses, sem necessidade de água, chá ou qualquer outro alimento. Iniciar a amamentação logo após o nascimento, ainda nas primeiras horas de vida, traz benefícios para a criança e para a mãe.
2. Ofertar alimentos in natura ou minimamente processados, além do leite materno, a partir dos 6 meses:
Nessa fase, outros alimentos saudáveis devem ser apresentados para o bebê e fazer parte de suas refeições. Para que a criança tenha um paladar mais estimulado os pais devem apresentar o maior número possível de alimentos in natura ou minimamente processados e de diferentes grupos, como leguminosas, cereais, raízes e tubérculos, frutas, legumes e verduras, além de carnes.
3. Oferecer água própria para o consumo ao invés de sucos, refrigerantes e outras bebidas açucaradas:
A necessidade de água da criança é atendida exclusivamente pelo leite materno quando ela está em amamentação exclusiva. A criança que recebe somente fórmula infantil, desde que preparada de forma adequada, também não precisa receber água. Se você começar a dar qualquer outro alimento para a criança, que não o leite materno ou fórmula infantil, ofereça água para a criança nos intervalos das refeições. A água deve ser clorada, mas caso não seja, ferva a água por 5 minutos antes de beber. Espere esfriar antes de ofertar à criança.
4. Oferecer alimentos na consistência adequada quando a criança começar a comer outros alimentos além do leite materno:
No início, recomenda-se oferecer alimentos amassados com garfo. Em seguida, deve-se evoluir para preparações picadas em pedaços pequenos, raspadas ou desfiadas, permitindo que a criança aprenda a mastigar gradualmente. Evite preparações líquidas e o uso de liquidificador, mixer ou peneira, pois esses métodos podem comprometer o processo de aprendizagem alimentar. Esse é um desenvolvimento progressivo que ocorre por etapas.
5. Não é indicado oferecer preparações ou produtos que contenham açúcar até os 2 anos de idade:
O consumo de açúcar antes dos dois anos de idade pode causar danos à saúde, como cáries, obesidade infantil e aumentar o risco de desenvolvimento de doenças crônicas, como diabetes e hipertensão. Não há necessidade de incluir mel ou qualquer tipo de açúcar na alimentação da criança. Além disso, deve-se evitar preparações ou produtos industrializados que contenham esses ingredientes, como biscoitos, bolos e iogurtes.
6. Não oferecer alimentos ultraprocessados para a criança:
Os alimentos ultraprocessados são pobres em nutrientes (vitaminas e minerais) e ricos em sal, gordura e açúcar, além de aditivos, como corantes e conservantes. Os alimentos ultraprocessados são aqueles produzidos de forma completamente industrial e que levam em sua composição muitos ingredientes.
7. Cozinhar a mesma comida para a criança e para a família:
A criança deve ser inserida na rotina de alimentação da família, sendo assim, os alimentos oferecidos podem ser os mesmos, sendo sem sal, gordura ou condimentos e adaptados na consistência sempre que necessário.
8. Zelar para que a hora da alimentação da criança seja um momento de experiências positivas, aprendizado e afeto junto da família:
É fundamental que toda família valorize o momento da alimentação. Comer juntos auxilia a criança a se interessar em experimentar novos alimentos e torna as refeições mais prazerosas.
9. Prestar atenção aos sinais de fome e saciedade da criança e conversar com ela durante a refeição:
Os sinais de fome e de saciedade variam de acordo com cada criança e a idade que possui. Ao perceber esses sinais, o responsável deve respeitar, só oferecendo alimento novamente quando a criança sentir fome e parando quando ela demonstrar estar satisfeita.
10. Cuidar da higiene em todas as etapas da alimentação da criança e da família:
A higiene do alimento é primordial sendo uma tarefa coletiva. É imprescindível a higiene e desinfecção de legumes, frutas e verduras e a atenção durante o preparo dos alimentos.
11. Oferecer alimentação adequada e saudável também fora de casa:
Ao sair de casa para passeios, festas e consultas de saúde a criança deve manter a alimentação que é ofertada em casa. Isso evita a oferta de alimentos inadequados.
12. Proteger a criança da publicidade de alimentos:
Este é o principal desafio enfrentado pelos responsáveis quando o assunto é alimentação saudável. Os alimentos ultraprocessados estão presentes nos comerciais de televisão, jogos eletrônicos e redes sociais, chamando a atenção. Ao levar a criança para supermercados, saia de casa com ela alimentada ou leve um lanche saudável. Crianças menores de 2 anos não devem ter acesso a telas (tablet, televisão, computador, celular).
Quando deve ser iniciado a Introdução Alimentar (IA)
A recomendação principal é que se espere até os 6 meses associados os sinais de prontidão! Deve ser aguardado a faixa etária ideal, por ser aquela na qual normalmente o intestino do bebê está pronto para receber e digerir outros alimentos que não o leite materno. E os sinais de prontidão é uma forma indireta de avaliar a maturidade do bebê.
E os bebês prematuros? Devem aguardar até que atinjam a idade CORRIGIDA de 6 meses como também os sinais de prontidão.
Os sinais de prontidão são:
· Saber sentar-se com o mínimo de apoio;
· Possuir interesse pelos alimentos dos adultos;
· Levar brinquedos ou outros objetos a boca;
· Sinal de protusão da língua diminuído (este reflexo inicia-se aos 6 meses);
· Estar com controle total do pescoço.
1.3 Como realizar?
Aos 6 meses de idade, os alimentos complementares devem ser oferecidos três vezes ao dia (papa de fruta, papa salgada e outra papa de fruta). Esses alimentos contribuem para o fornecimento de energia, proteína e micronutrientes, além de preparar a criança para a formação de hábitos alimentares saudáveis no futuro.
Aos 7 meses, deve-se acrescentar uma segunda papa salgada à rotina alimentar.
Do 8º ao 11º mês, gradativamente, as refeições devem se assemelhar às da família, ajustando a consistência e os temperos conforme necessário.
A partir de 1 ano, a criança já pode comer como os demais membros da família, sempre observando a adequação dos alimentos.
Não há restrições para a introdução de alimentos diferentes concomitantemente, sendo que a refeição deve conter pelo menos um alimento de cada um dos grupos alimentares:
· Cereal ou tubérculo: arroz, milho, macarrão, batatas, macaxeira, inhame, cará, aveia, trigo;
· Leguminosa: feijões, soja, ervilha, lentilha, grão-de-bico;
· Proteína animal: carne bovina, vísceras, frango, suíno, peixe, ovos;
· Hortaliças: verduras, couve, alface, repolho, legumes, tomate, abobora, cenoura e etc.
É necessário em média de 8 a 10 exposições ao alimento para que ele seja plenamente aceito pela criança.
A literatura descreve três métodos principais de introdução alimentar, e a família pode optar por aquele que melhor se adapta à sua rotina. Além disso, é possível mesclar ou combinar diferentes técnicas conforme necessário.
É fundamental lembrar que o protagonista desse processo é o bebê. Portanto, independentemente do método escolhido, o mais adequado será sempre aquele que respeita a criança e suas habilidades.
Introdução Alimentar Tradicional (IA Tradicional):
Neste método os pais/responsáveis ofertam ao bebê alimentos amassados, em consistência de purê ou raspados, utilizando uma colher. A consistência dos alimentos evolui gradualmente de pastosos para sólidos picados, conforme o bebê cresce e desenvolve habilidades de mastigação.
É indicado que se ofereça os alimentos separados para que o bebê possa reconhecer o sabor de cada um!
Nunca deve ser passado alimentos no liquidificador ou peneira! Progredir aos poucos a consistência ao perceber que o bebê está pronto.
Vantagens:
Desvantagens:
Neste método a criança leva a própria comida a boca em pedaços maiores para o bebê experimentar e descobrir suas texturas e sabores. O BLW defende amplamente o uso de alimentos in natura, desencorajando a alimentação do lactante realizada na forma de papa e purês.
Vantagens:
Desvantagens:
Este método combina elementos da IA tradicional e do BLW. Os pais podem oferecer alguns alimentos em forma de purê ou amassados com colher, enquanto também oferecem outros alimentos em pedaços para o bebê explorar e comer sozinho.
Vantagens:
Desvantagens:
Conheça os doze passos para uma alimentação saudável na primeira infância: https://www.gov.br/saude/pt-br/assuntos/noticias/2022/julho/conheca-os-doze-passos-para-uma-alimentacao-saudavel-na-primeira-infancia
https://bvsms.saude.gov.br/bvs/publicacoes/passos_alimentacao_saudavel_menores_2anos_1edicao.pdf
Artigo - INTRODUÇÃO ALIMENTAR E SUAS DIFERENTES FORMAS: UMA REVISÃO DE LITERATURA: https://psl.pas.ifsuldeminas.edu.br/index.php/eixostech/article/download/384/217
A infância é um período de rápido crescimento e desenvolvimento, tornando os aspectos fisiológicos e nutricionais extremamente importantes. Durante o primeiro ano de vida, a criança triplica seu peso de nascimento e aumenta cerca de 50% em altura. Em casos de déficit nutricional, o peso é impactado imediatamente, enquanto a altura sofre efeitos a longo prazo. Por isso, é essencial manter o peso adequado para evitar prejuízos no crescimento. O ganho de peso no primeiro ano costuma variar entre 2 e 2,5 kg.
A circunferência cefálica ainda é relativamente grande em relação ao corpo, mas o tronco e os membros começam a alongar. A barriga pode parecer proeminente devido ao desenvolvimento muscular, e há uma gradual formação de massa muscular, permitindo maior controle dos movimentos. A erupção dentária ocorre progressivamente, chegando a cerca de 12 a 16 dentes ao final do segundo ano, sendo um importante indicador de maturação.
A recusa alimentar é uma queixa frequente no segundo ano de vida. Isso ocorre devido à redução da velocidade de crescimento, diminuindo as necessidades nutricionais e o apetite. Por esse motivo, é fundamental estimular a criança a experimentar uma ampla variedade de alimentos com diferentes sabores, texturas, cores, temperaturas e consistências, incentivando sua curiosidade e interesse pela alimentação.
Após completarem três anos de idade, as crianças entram na fase pré-escolar (aproximadamente dos 3 aos 6 anos). Esse período é marcado por mudanças corporais significativas, embora o ritmo de crescimento seja mais lento em comparação com os primeiros anos de vida. As principais mudanças incluem:
É comum que o apetite diminua e alimentação seja deixada para segundo plano pela criança, o que pode preocupar alguns pais deixando-os ansiosos e tentando forçar a criança a comer, mas é necessário explicar aos responsáveis que geralmente é normal, desde que a criança esteja saudável e crescendo em um ritmo adequado, não deve ser uma preocupação.
Orientações sobre alimentação na fase Pré-escolar (3-6 anos)
A neofobia é a dificuldade em aceitar alimentos novos ou desconhecidos, por isso é fundamental oferecer a maior variedade possível de alimentos até os dois anos de idade. Nessa situação, é necessário insistir na apresentação do alimento entre 8 e 10 vezes, utilizando diferentes formas. Caso a criança, mesmo após esse processo, continue recusando determinado alimento, o ideal é substituí-lo.
Outra situação comum nessa fase é a preferência por alimentos calóricos e muito doces, especialmente se a criança não foi exposta ao açúcar antes dos dois anos. Após essa idade, os pais geralmente passam a permitir guloseimas (pirulitos, doces, bombons, chocolates), e a escolha da criança passa a ser influenciada pelo sabor, em vez do valor nutricional do alimento. Por isso, o equilíbrio na alimentação é essencial.
Além disso, recompensas, chantagens e subornos devem ser evitados, assim como o uso de mamadeiras após os três anos de idade.
Exercício Complementar
ASSISTA O DOCUMENTÁRIO: MUITO ALÉM DO PESO
Na fase escolar, que compreende aproximadamente dos 7 aos 11 anos de idade, as crianças passam por um período de crescimento físico constante e significativo, além do aprimoramento de suas habilidades motoras.
O crescimento em altura e peso ocorre de forma contínua, embora o ritmo possa variar de criança para criança. Em média, os pequenos podem crescer de 5 a 7 centímetros por ano e ganhar cerca de 2 a 3 quilos. O corpo torna-se mais esguio e semelhante ao de um adulto. A cabeça já não é desproporcional ao corpo como nas fases anteriores. Há um aumento do tecido adiposo como preparação para o estirão puberal, tanto em meninas quanto em meninos; nos meninos, há também o aumento da massa magra.
As habilidades emocionais, psicomotoras e sociais continuam a ser refinadas, tornando-se mais coordenadas e precisas. Nessa fase, as crianças já apresentam independência para seus gostos alimentares, preferências e aversões, com hábitos gerais bem definidos. Próximo ao final dessa etapa (por volta dos 9 a 11 anos), algumas meninas podem começar a apresentar os primeiros sinais da puberdade, como o desenvolvimento dos seios e o surgimento de pelos pubianos.
5. Recomendações energéticas
O gasto energético basal (GEB) em crianças pode ser estimado por diferentes métodos, considerando fatores como idade, sexo, peso e nível de atividade física. Alguns dos principais métodos incluem:
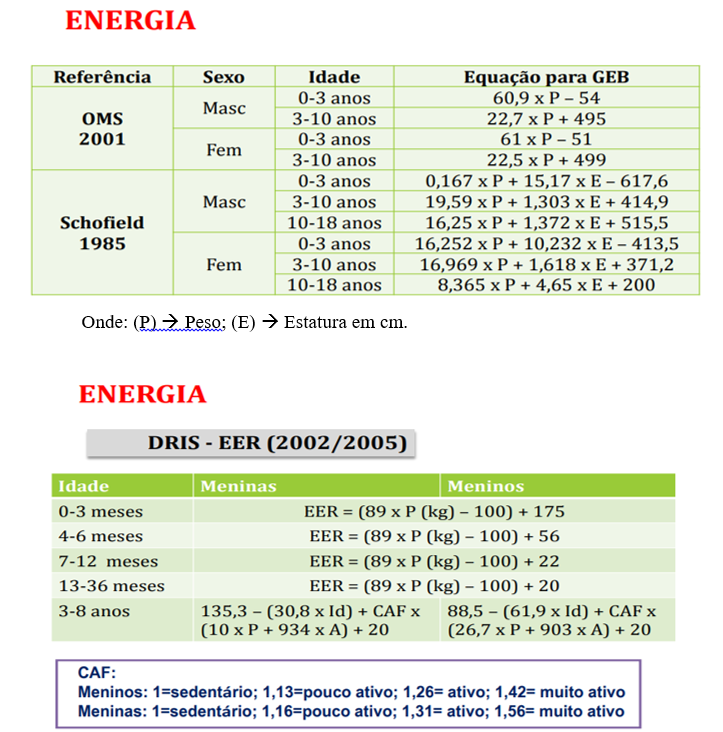
· Onde: EER é a sigla para Necessidade Energética Estimada.
· CAF é a sigla para Cálculo Atividade Física.
Ainda existe o método prático da FAO, 2004.
A avaliação antropométrica na infância se baseia por um conjunto de medidas físicas utilizadas para avaliar o crescimento, o estado nutricional e a composição corporal de crianças. É uma ferramenta essencial para monitorar a saúde infantil e identificar precocemente problemas de nutrição ou crescimento.
Principais medidas antropométricas e indicadores utilizados na infância:
|
Medidas |
Indicadores |
|
Peso Estatura Perímetro cefálico Circunferência da cintura |
Estatura/ Idade (E/I) Peso/Idade (P/I) Peso/Estatura (P/E) Relação cintura/quadril IMC (IMC/Idade) Escore Z para P/E, P/I e E/I |
- Peso: verificado em balanças pediátricas calibradas, com a criança despida ou com o mínimo de roupa possível.
- Estatura (ou Comprimento):
· Em crianças menores de 2 anos, mede-se o comprimento com a criança deitada em um infantômetro.
· Em crianças maiores de 2 anos, mede-se a estatura com a criança em pé, utilizando um estadiômetro.
- Perímetro Cefálico (PC): Medido com uma fita métrica inextensível ao redor da maior circunferência da cabeça do bebê ou criança. É particularmente importante nos primeiros anos de vida para avaliar o crescimento cerebral.
Os seguintes indicadores são fundamentais para avaliação:
Os cadernos de saúde da criança contêm todos os dados necessários para monitorar e acompanhar seu crescimento e desenvolvimento ao longo do tempo. Por isso, é fundamental atualizar as informações coletadas a cada visita médica, facilitando a identificação precoce de possíveis desvios.
Segue modelo:
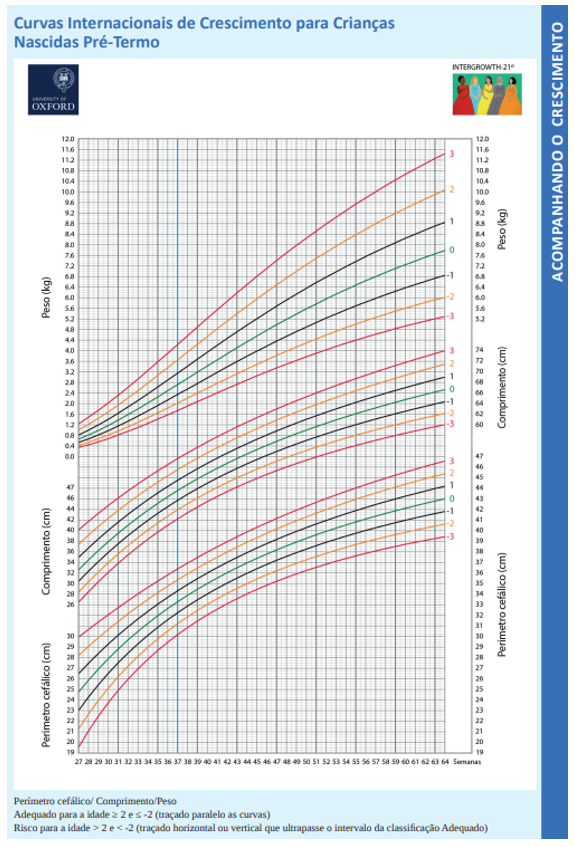
Você pode explorar e baixar as cadernetas da criança 6ª edição (2023) na Biblioteca Virtual em Saúde:
Caderneta menino: https://bvsms.saude.gov.br/bvs/publicacoes/caderneta_crianca_menino_6ed.pdf
Caderneta menina:
https://bvsms.saude.gov.br/bvs/publicacoes/caderneta_crianca_menina_6ed.pdf
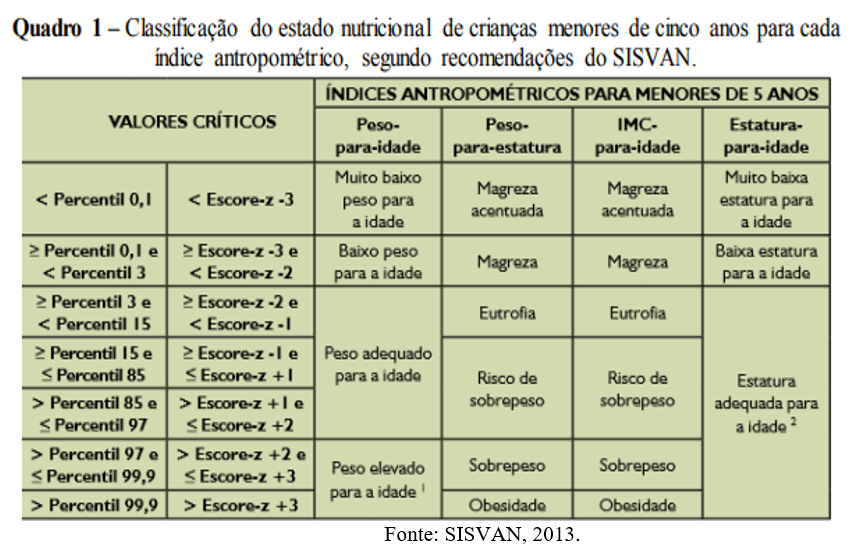
Um dos métodos de classificação do estado nutricional infantil mais utilizados pelo Ministério da Saúde (MS) e pelo Sistema de Vigilância Alimentar e Nutricional (SISVAN) é o baseado em percentis, que indicam a posição da criança em relação a um grupo de referência. Por exemplo, uma criança no percentil 25 para peso significa que 25% das crianças da mesma idade e sexo têm peso inferior ao dela, enquanto 75% têm peso superior.
A infância é um período de intensas modificações orgânicas, sendo algumas necessidades atendidas por meio da suplementação, que deve ser individualizada e recomendada por um médico pediatra ou nutricionista após rigorosa avaliação das necessidades específicas. No entanto, algumas suplementações são frequentemente consideradas em certas fases ou condições:
• Vitamina D: A Sociedade Brasileira de Pediatria (SBP) recomenda a suplementação universal de vitamina D para todas as crianças e adolescentes até os 18 anos, com doses que variam conforme a idade: 400 UI por dia para bebês menores de 1 ano e 600 UI ou mais por dia para crianças maiores de 1 ano e adolescentes.
A vitamina D é essencial para a saúde óssea, a regulação do cálcio e fósforo, além de desempenhar um papel fundamental no sistema imunológico.
• Ferro: A suplementação profilática de ferro é recomendada para crianças entre 6 e 24 meses de idade, devido ao alto risco de deficiência nessa faixa etária. A dose usualmente indicada é de 1 mg de ferro elementar por kg de peso ao dia.
A anemia por deficiência de ferro é a carência nutricional mais prevalente no mundo e pode afetar o desenvolvimento cognitivo e motor das crianças. O Programa Nacional de Suplementação de Ferro (PNSF), do Ministério da Saúde, também preconiza a suplementação para crianças pertencentes a outros grupos de risco.
• Vitamina A: A suplementação de vitamina A é realizada pelo Sistema Único de Saúde (SUS) em crianças de 6 a 59 meses de vida, devido à alta prevalência de deficiência dessa vitamina em algumas regiões. A deficiência de vitamina A pode comprometer a visão, o sistema imunológico e o crescimento infantil.
• Outras Suplementações: Em casos específicos, como restrições alimentares (dietas veganas estritas), doenças crônicas ou dificuldades na absorção de nutrientes, outras suplementações (como vitamina B12, zinco e cálcio) podem ser necessárias, sempre sob orientação profissional.
A adolescência é o segundo período de vida extrauterina em que o crescimento atinge sua velocidade máxima, logo após a infância. Segundo a Organização Mundial da Saúde (OMS), essa fase compreende a idade entre 10 e 19 anos. Profundas transformações somáticas, psicológicas e sociais ocorrem nesse período, encerrando um processo maturativo biopsicossocial do indivíduo.
O crescimento físico está relacionado ao aumento da massa corporal e à maturação dos órgãos. As necessidades nutricionais variam conforme o sexo, idade, estatura, peso e nível de atividade física. Os requerimentos nutricionais são mais elevados entre os 11 e 14 anos, reduzindo-se gradualmente ao aproximar-se dos 18 anos.
Essa fase apresenta alta vulnerabilidade nutricional, pois os adolescentes estão frequentemente expostos a riscos como desnutrição, excesso de peso, obesidade e transtornos alimentares. Por isso, pode ser necessária uma intervenção nutricional ativa e participativa da família, da escola e do nutricionista. Essa vulnerabilidade ocorre devido a fatores como:
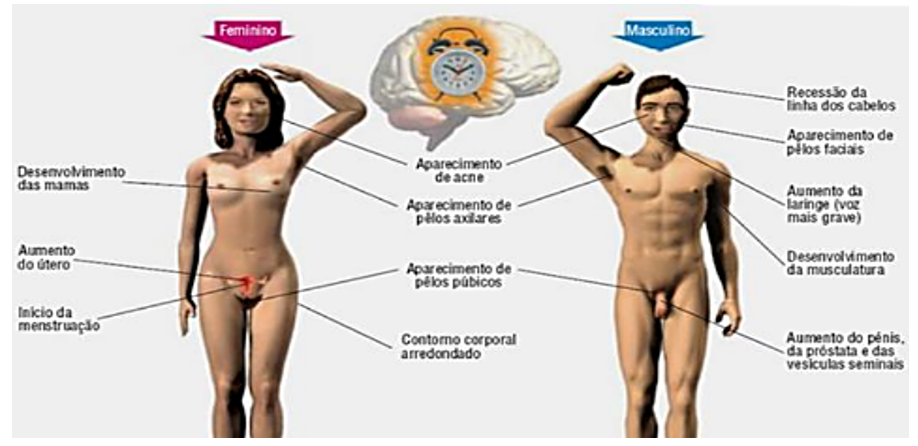
A puberdade é um conjunto de transformações físicas e hormonais que marcam a transição da infância para a idade adulta, culminando na capacidade de reprodução. Esse período geralmente ocorre entre os 8 e 13 anos nas meninas e entre os 9 e 14 anos nos meninos, podendo variar de indivíduo para indivíduo.
As alterações específicas nas meninas incluem:
Já nos meninos, as alterações específicas envolvem:
Outras alterações físicas comuns a ambos os sexos incluem:
Avaliação Nutricional na Adolescência
BA avaliação nutricional na adolescência é um processo fundamental para monitorar o crescimento, identificar riscos nutricionais, diagnosticar deficiências ou excessos de nutrientes e fornecer orientações para hábitos alimentares saudáveis durante essa fase de intensas transformações biológicas, psicológicas e sociais.
Diante disso, é essencial avaliar o estado nutricional, identificando adolescentes com baixo peso, sobrepeso, obesidade ou risco de desenvolver essas condições. Um dos métodos mais eficazes para essa avaliação é o Índice de Massa Corporal (IMC) para idade, que considera o crescimento e desenvolvimento característicos dessa fase:
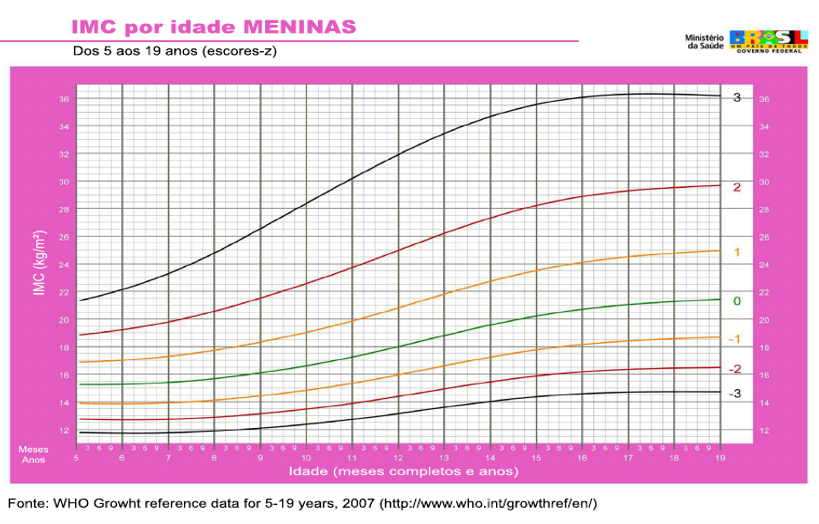
É necessário realizar a pesagem utilizando uma balança calibrada, com o adolescente vestindo o mínimo de roupa possível. Após isso, deve-se aferir a estatura com um estadiômetro, garantindo que o adolescente esteja descalço e na postura correta. O próximo passo é o cálculo do Índice de Massa Corporal (IMC), obtido pela divisão do peso (em kg) pela altura ao quadrado (em metros): IMC = peso (kg) / altura (m)². O resultado é então classificado utilizando as curvas de crescimento do IMC para idade e sexo, recomendadas pela Organização Mundial da Saúde (OMS) (quadro acima).
Além do IMC, é importante compreender os padrões de consumo alimentar, incluindo a frequência e quantidade dos diferentes grupos de alimentos, horários das refeições, consumo de alimentos ultraprocessados, bem como identificar fatores de risco que podem ser socioeconômicos, culturais, psicológicos e comportamentais, influenciando o estado nutricional e os hábitos alimentares. Após essa análise, devem ser fornecidas orientações nutricionais personalizadas para promover hábitos saudáveis e corrigir possíveis problemas nutricionais identificados.
8.3 Recomendações Nutricionais de Vitamina e Minerais na Adolescência
As recomendações de vitaminas e minerais durante a adolescência são de extrema importância para auxiliar o rápido crescimento, desenvolvimento e a maturação sexual. As necessidades aumentam geralmente em comparação com a infância e, para algumas vitaminas e minerais, diferem entre meninos e meninas.
Cálcio: Essencial para a construção e manutenção de ossos e dentes fortes, crucial durante o estirão de crescimento da adolescência para prevenir a osteoporose mais tarde na vida.
- Recomendação: 1300 mg/dia para homens e mulheres de 9 a 18 anos.
- Fontes Alimentares: brócolis, amêndoas, sardinhas e Laticínios (leite, iogurte, queijo).
Vitamina D: Auxilia a absorção e fixação do cálcio nos ossos e auxilia na função imunológica.
- Recomendação: 600 UI (15 mcg) por dia para adolescentes.
- Fontes Alimentares: Exposição solar, gema de ovo, peixes como salmão e atum. A suplementação via oral é frequentemente recomendada.
Ferro: Necessário para a produção de glóbulos vermelhos, que transportam oxigênio por todo o corpo. As necessidades aumentam significativamente para meninas adolescentes com o início da menstruação. Também é importante para meninos devido ao aumento da massa corporal magra.
- Recomendação:
Homens (14-18 anos): 8-11 mg/dia
Mulheres (14-18 anos): 15 mg/dia
- Fontes Alimentares: Carne vermelha, aves, peixe, feijão, lentilhas, tofu e vegetais de folhas verdes. A vitamina C auxilia na absorção de ferro não Heme (vegetais)
Vitamina A: Essencial para a visão, crescimento e função imunológica, e para a saúde da pele.
-Recomendação:
Homens (14-18 anos): 900 mcg de RAE/dia
Mulheres (14-18 anos): 700 mcg de RAE/dia
- Fontes Alimentares: Frutas e vegetais de cor laranja e amarelo (cenoura, abobora, mamão, laranja), fígado, gema de ovo e laticínios.
Folato (Vitamina B9): Crucial para a divisão celular e síntese de DNA, importante durante períodos de rápido crescimento.
- Recomendação: 400 mcg de DFE/dia para adolescentes.
- Fontes Alimentares: Vegetais folhosos verdes escuros, leguminosas e frutas cítricas.
Vitamina B12: Importante para a função nervosa e formação de glóbulos vermelhos.
- Recomendação: 2,4 mcg/dia para adolescentes.
- Fontes Alimentares: Encontrada principalmente em produtos de origem animal (carne, aves, peixes, ovos, laticínios). Veganos podem precisar de alimentos fortificados ou suplementos.
Zinco: Envolvido na função imunológica, cicatrização de feridas, crescimento e desenvolvimento.
- Recomendação:
Homens (14-18 anos): 11 mg/dia
Mulheres (14-18 anos): 9 mg/dia
- Fontes Alimentares: Carne, frutos do mar, feijão, nozes, sementes e grãos integrais.
Transtornos Alimentares e Físicos na Adolescência
Alguns problemas de extrema importância que acometem principalmente adolescentes são os transtornos alimentares. Esses transtornos de saúde mental são caracterizados por perturbações persistentes nos comportamentos alimentares e por pensamentos angustiantes relacionados à comida, ao peso corporal e à forma física.
Os adolescentes são mais vulneráveis ao desenvolvimento desses transtornos devido às intensas mudanças hormonais, físicas, sociais e emocionais que ocorrem nessa fase.
Os principais transtornos alimentares conhecidos são a compulsão alimentar, bulimia e a anorexia nervosa.
Transtorno da Compulsão Alimentar (TCA): Caracteriza-se por episódios recorrentes de compulsão alimentar, semelhantes aos da bulimia, porém sem a presença regular de comportamentos compensatórios inadequados. Jovens com TCA experimentam uma sensação de perda de controle durante os episódios de compulsão e, geralmente, sentem culpa, angústia ou vergonha após comer em excesso.
Os sintomas incluem:
• Episódios recorrentes de compulsão alimentar (comer descontroladamente até se sentir extremamente cheio, com sensação de falta de controle no consumo de alimentos).
• Comer sozinho ou escondido, por vergonha da quantidade ingerida.
• Sensação de desgosto, culpa ou depressão após a compulsão.
• Adoção de dietas extremas ou períodos prolongados de jejum como estratégia compensatória.
• Ganho de peso e acúmulo de gordura abdominal, levando ao sobrepeso e à obesidade.
• Problemas gastrointestinais, como gastrite, constipação e diarreia.
1. Bulimia Nervosa: Caracteriza-se por episódios recorrentes de compulsão alimentar seguidos por comportamentos compensatórios inadequados para evitar o ganho de peso. A compulsão alimentar envolve a ingestão de uma grande quantidade de comida em um curto período de tempo, acompanhada por uma sensação de perda de controle. Os comportamentos compensatórios podem incluir vômitos autoinduzidos, uso indevido de laxantes e diuréticos, jejum excessivo e prática de exercícios extenuantes.
Os sintomas incluem:
• Episódios recorrentes de compulsão alimentar (comer descontroladamente até se sentir muito cheio, com sensação de falta de controle no consumo de alimentos), diferenciando-se do TCA pelos comportamentos compensatórios para prevenir o ganho de peso.
• Indução ao vômito, uso de laxantes e/ou diuréticos.
•Idas frequentes ao banheiro após as refeições.
•Preocupação persistente e excessiva com o peso e a forma corporal.
•Exercício físico excessivo, mesmo quando doente ou lesionado.
• Ausência de oscilações de peso corporal, permanecendo geralmente dentro da faixa normal ou acima dela (o que pode dificultar a identificação da condição).
Problemas físicos associados:
• Inflamação crônica da garganta e do esôfago (devido aos vômitos frequentes).
• Cáries dentárias e erosão do esmalte (causadas pelo ácido do vômito).
• Inchaço das glândulas salivares (aspecto de bochechas inchadas).
• Calosidades ou cicatrizes nos dedos (sinal de vômito autoinduzido).
• Irregularidades menstruais ou ausência de menstruação.
• Problemas gastrointestinais (azia, dor abdominal, constipação).
Os sintomas incluem:
• Redução drástica do consumo alimentar e severa limitação calórica.
• Preocupação excessiva com peso, forma corporal e alimentos.
• Prática excessiva de exercícios físicos, muitas vezes sem orientação adequada.
• Isolamento social, especialmente em situações familiares que envolvam comida.
•Negação da gravidade do baixo peso corporal.
• Mentir sobre a quantidade e frequência das refeições.
Sintomas físicos associados:
• Perda de peso significativa ou incapacidade de ganhar peso.
• IMC muito abaixo do esperado para idade e sexo.
• Amenorreia (ausência de menstruação em meninas pós-púberes).
• Pele seca e amarelada.
Os transtornos alimentares são condições complexas, influenciadas por fatores psicológicos, biológicos e sociais. Baixa autoestima, ansiedade, perfeccionismo, depressão, influência da mídia e redes sociais, bullying relacionado ao peso e insatisfação com a própria aparência são fatores que contribuem para o desenvolvimento dessas condições.
A identificação e intervenção precoces são cruciais para melhorar o prognóstico e aumentar as chances de recuperação completa.
ATIVIDADE:
1) Criança do sexo feminino 7 anos com peso de 23 kg e altura de 1,20. Qual IMC e diagnóstico antropométrico relacionado ao peso/idade, estatura/ idade e IMC/idade.
2) Adolescente de 12 anos do sexo feminino com peso de 60 kg e 1,45 de altura. Qual IMC e diagnóstico antropométrico relacionado ao IMC/idade e estatura/idade
ATIVIDADE 02:
1. Prepare um material didático ou E-book com até 3 páginas sobre Alergia a Proteína do Leite de Vaca (APLV).
· A influência das mídias eletrônicas na construção dos hábitos alimentares na infância: um panorama do comportamento alimentar infantil na era digital e no contexto familiar: https://rsdjournal.org/index.php/rsd/article/view/31285/26893
· O impacto do desenvolvimento de transtornos alimentares em adolescentes: uma revisão. https://rsdjournal.org/index.php/rsd/article/view/21648/19379